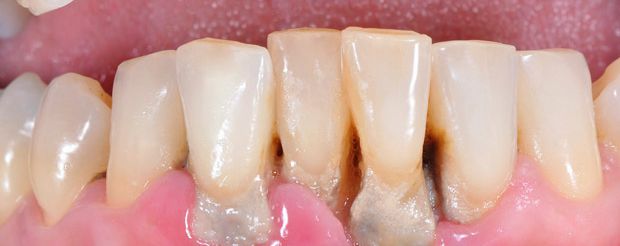
Zwei zentrale Therapieschwerpunkte bei schwerer Parodontitis
Mit mechanischen plus antibiotischen Methoden zum Erfolg
In letzter Zeit werden vermehrt kardiovaskuläre sowie auch gastrointestinale Erkrankungen mit bakteriellen Dentalerkrankungen in Verbindung gebracht. Aggressiven Keimen ist es nämlich möglich über die Zahnfleischfurche (Sulcus) in das Gewebe einzudringen. Mittlerweile gibt es Hinweise, dass Bakterien bei der Anwendung von Zahnbürste und/oder zusätzlichen Hilfsmitteln wie Zahnseide in den Blutkreislauf gelangen und so eine Bakteriämie hervorrufen können. Einer besonderen Bedeutung kommt in diesem Zusammenhang natürlich den Zahnfleischtaschen zu, über die z. B. anaerobe Keime in den Blutkreislauf gelangen können. Somit kann der Mundraum mit Fug und Recht als „das Tor zum Herz-Kreislauf-System“ betrachtet werden.
Dabei sind Agregatibacter actinomycetemcomitans (Aa) und Porphyromonas gingivalis (Pg) nur zwei der vielen Leitkeime, die für die Zerstörung des parodontalen Gewebes zuständig sind. Auch gramnegative Oral-Bakterien werden oft mit der Entstehung von Arteriosklerose in Zusammenhang gebracht, der Pg und Tannarella forsythia (Tf) mit koronaren Herzkrankheiten (Zambon et al.; 1996 und Genco et al.; 1996).
Paradigmenwechsel bei parodontalchirurgischen Eingriffen
Da die Parodontalchirurgie – dabei werden die lokalen Entzündungsdefekte am Parodont beseitigt – oft von massivem Gewebsverlust und demnach von einem entsprechend ästhetischen Problem begleitet wird, besteht diesbezüglich bereits seit längerem ein Umdenkprozess (Newman et al.; 1994).
Dabei sollte auch auf die lokale Keimreduktion als bedeutende Therapiestrategie nicht vergessen werden. Häufig entstehen dabei hinsichtlich der Gewichtung der Maßnahmen Unsicherheiten beim Erstellen des „richtigen“ Konzeptes, das wirklich dauerhaften Erfolg verspricht.
Im Rahmen einer schweren Parodontitis kommt es relativ häufig zu vermehrter Pusentleerung und vertikalem Attachmentverlust. Trotz gründlicher mechanischer Reinigung bei einer schweren aggressiven und chronischen Parodontitis kann es nach wie vor zu einem Nachweis einer verhältnismäßig hohen Anzahl parodontalpathogener gramnegativer Anaerobier kommen. Deshalb sollte in solchen Fällen ein Konzept erstellt werden, das eine mechanische und antibiotische Behandlung effizient miteinander verbindet und somit alle betroffenen Bereiche mit einbezieht.
In 2 Schritten zum Erfolg
- Schritt 1:
– Patientenmotivation und Putzinstruktion
– Erhebung des Parodontalstatur
– Supra- und subgingivale Konkremententfernung in etwa 3-4 Sitzungen (Dauer etwa je 1 Stunde) - Schritt 2:
– akribische Wurzelglättung und gründliche Biofilmentfernung (dabei sollten eine bis maximal zwei Sitzungen innerhalb von 3 Tagen vorgesehen werden) – handinstrumentelle gewebeschonende Kürettage, da es durch die Wasserkühlung bei maschineller Wurzelglättung zu einer Störung des Blutkoagulums in der Parodontaltasche kommt, aber nur bei gut funktionierendem Koagulum mit einem erfolgreichen Reattachment gerechnet werden kann.
– begleitende lokal zu applizierende und/oder systemische Antibiotika (oral eingenommen) wie Clindamycin bzw. Metronidazol (bei aggressiver Parodontitis)
Das Ziel dieser 2-Schritt-Therapie ist in jedem Fall die Entfernung aller tiefen Zahnfleischtaschen, wobei die Sondierungstiefe 4 mm nicht überschreiten sollte. Zudem gilt es mittels antibiotischer Therapie auch alle systemisch wirksamen Parodontalkeime zu eradizieren.
Vertrauen ist gut, Kontrolle ist besser
Kontrolluntersuchungen erfolgen im ersten Halbjahr idealerweise alle 4 Wochen, wobei man sich in diesen Sitzungen vermehrt der supragingivalen häuslichen Pflege des Patienten widmen sollte (Interdentalbürsten anpassen u.ä.). Danach erfolgen Kontrollen alle 3 Monate, ab dem 2. Jahr alle 6 Monate. Der Kontrollzyklus sollte sich auf bis zu 4 Jahre ab Behandlungsende erstrecken. Zusätzlich empfiehlt sich eine Dokumentation des Krankheitsverlaufs mittels Röntgenbildern nach 6, 24 und 48 Monaten. Eine Kontrolle des Parodontalstatus darf allerdings wegen der Heilungsphase frühestens 3 Monate nach jener Sitzung gemacht werden, in der die Wurzeldepuration stattgefunden hat.
Dieses 2-Schritt-Therapiekonzept ist im Sinne einer ganzheitliche Parodontitisbehandlung zielführend, wobei andere möglicherweise beteiligte Organsysteme bei der Therapie mit berücksichtigt werden.
(Quelle: Die 2-Schritttherapie bei schwerer Parodontitis; Privat Dozent Dr. Bernd W. Sigusch; ZWP-online; 2010)
Autorin
Ana Freitag
Prophylaxe-Assistentin in Wien
You must be logged in to post a comment.